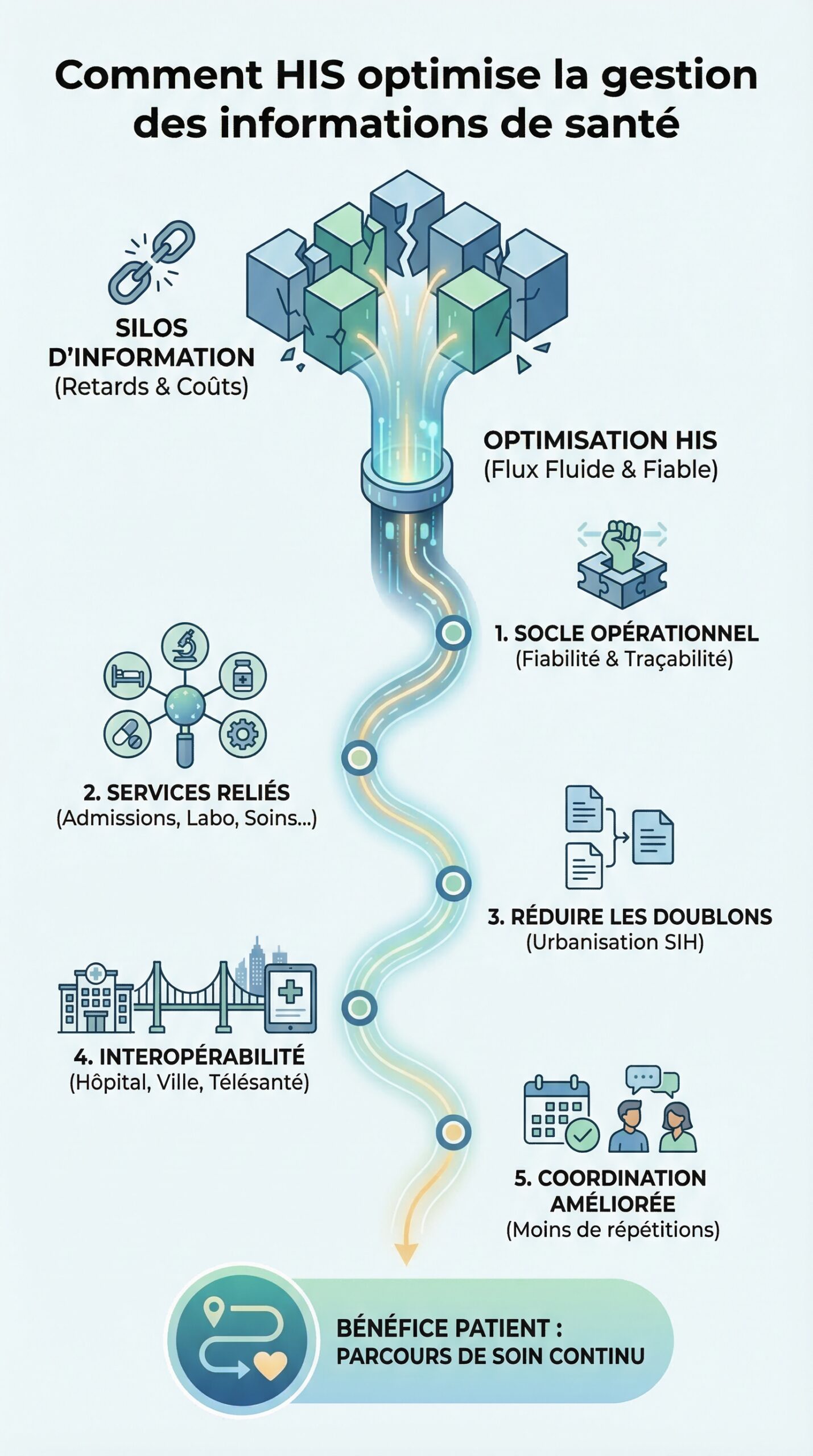
Dans les hôpitaux, l’information circule à grande vitesse, pourtant elle se heurte souvent à des silos. Or, quand une donnée clinique arrive trop tard, elle coûte du temps, du confort, et parfois une chance de mieux soigner. C’est là que l’optimisation HIS devient un sujet concret, loin des discours abstraits. Les systèmes d’information hospitaliers relient admissions, imagerie, laboratoire, pharmacie, facturation et soins. Cependant, cette promesse ne tient que si la gestion des informations de santé devient fiable, traçable et fluide. Les patients, eux, ne voient pas les interfaces. En revanche, ils ressentent les effets : moins de répétitions, des rendez-vous mieux coordonnés, et une continuité entre l’hôpital, la ville et la télésanté.
En pratique, optimiser un HIS revient à choisir des briques techniques, à améliorer les usages, et à sécuriser un actif sensible : les données patients. Ainsi, une stratégie crédible traite l’interopérabilité des systèmes, le dossier médical électronique, la cybersécurité, et l’analyse des données de santé dans un même mouvement. Pour illustrer, le fil conducteur suivra le Centre Hospitalier Saint-Roch, un établissement fictif mais réaliste, confronté à des pics d’activité, à des contraintes réglementaires, et à des attentes accrues sur l’amélioration des soins. L’enjeu n’est pas de “faire moderne”, mais de rendre les décisions cliniques plus rapides et plus sûres, sans épuiser les équipes.
En Bref
- L’optimisation HIS réduit les ruptures de parcours en améliorant la circulation des données patients entre services.
- La sécurité des données de santé dépend autant des choix techniques (IAM, chiffrement, segmentation) que des pratiques terrain.
- L’interopérabilité des systèmes (HL7/FHIR, IHE) rend le dossier médical électronique réellement partageable.
- La télésanté performe quand elle est intégrée au SIH, plutôt que greffée via des outils isolés.
- L’analyse des données de santé soutient le pilotage et la clinique, à condition d’une gouvernance rigoureuse.
Optimisation HIS et gestion des informations de santé : bâtir un socle opérationnel
Optimiser des systèmes d’information hospitaliers commence rarement par un grand remplacement. Au contraire, l’approche la plus efficace consiste à stabiliser l’existant, puis à réduire les frictions. Ainsi, le Centre Hospitalier Saint-Roch a d’abord cartographié ses flux : admission, mouvements internes, prescriptions, résultats, comptes rendus, et codage. Ensuite, l’équipe SI a mesuré un indicateur simple : le nombre de ressaisies par parcours. Ce chiffre, souvent ignoré, résume pourtant une partie du risque. Chaque recopie augmente l’erreur, alors que chaque automatisation la réduit.
Pour soutenir la gestion des informations de santé, un HIS doit définir une “source de vérité” par type de donnée. Par exemple, l’identité patient doit vivre dans une brique d’Identitovigilance, et non dans une feuille Excel de service. De même, la liste des allergies doit être portée par un composant clinique unique, sinon la prescription devient ambiguë. Cependant, un socle solide ne se limite pas à la donnée. Il inclut aussi les règles : qui crée, qui modifie, qui valide, et qui audite.
Urbanisation du SIH : réduire les doublons sans paralyser les équipes
Une urbanisation réussie segmente le SI en domaines fonctionnels. D’un côté, les briques “métier” gèrent les soins et le dossier médical électronique. De l’autre, les briques “support” gèrent les référentiels, la sécurité, et l’intégration. Par conséquent, chaque composant a un périmètre clair, ce qui limite les dépendances cachées. À Saint-Roch, la DSI a imposé un principe : aucune application ne stocke durablement un résultat de laboratoire si le LIMS en est propriétaire. En échange, le bus d’intégration diffuse l’information partout en quasi temps réel.
Cette démarche évite un piège courant : “tout mettre dans l’EHR”. En réalité, un dossier médical électronique est un pivot, pas un aspirateur universel. Ainsi, l’imagerie conserve ses archives dans le PACS, tandis que l’EHR référence les examens et expose les liens. Résultat : moins de redondance, plus de performance, et une traçabilité plus nette. L’insight à retenir est simple : un HIS robuste ressemble à une ville bien dessinée, pas à un entrepôt.
Systèmes d’information hospitaliers et interopérabilité des systèmes : de la promesse à la preuve
L’interopérabilité des systèmes est souvent présentée comme une évidence. Pourtant, elle se prouve sur des cas concrets, notamment lors d’un transfert patient ou d’une urgence. À Saint-Roch, un incident a servi de déclencheur : un patient arrivait des urgences avec un traitement anticoagulant. Or, l’information existait dans une application de ville connectée, mais elle n’était pas visible dans le module de prescription. Ainsi, le médecin a dû téléphoner, puis recopier, ce qui a rallongé la prise en charge.
Pour corriger, l’hôpital a défini des “contrats de données” entre applications. Concrètement, chaque message a un format, une sémantique, et des règles d’erreur. Ensuite, l’équipe a priorisé les échanges à plus forte valeur : identité, allergies, traitements en cours, comptes rendus, biologie, et rendez-vous. Cette progression évite l’usine à gaz. De plus, elle rend les gains visibles, donc défendables budgétairement.
HL7, FHIR, IHE : choisir des standards qui survivent au terrain
HL7 v2 reste très présent pour des flux transactionnels simples, car il est largement supporté. Cependant, FHIR gagne du terrain pour des API plus flexibles, surtout quand des acteurs externes entrent dans l’équation. Ainsi, une plateforme de télésanté peut consommer des ressources FHIR pour récupérer une synthèse, puis publier un compte rendu structuré. En parallèle, les profils IHE sécurisent les scénarios, par exemple pour l’imagerie ou le partage documentaire. Ce trio n’est pas une mode : il limite la dépendance à un éditeur.
Pour valider, Saint-Roch a mis en place des tests d’intégration automatisés. Chaque mise à jour d’un connecteur déclenche des jeux de messages de référence. Ensuite, les écarts sont remontés avant la mise en production. Cette rigueur ressemble au monde du software moderne, et c’est précisément ce qui manque à beaucoup de SIH. La preuve d’interopérabilité ne se lit pas dans une plaquette, elle se mesure dans un transfert réussi.
Une fois les échanges stabilisés, une question s’impose : comment protéger ces flux sans freiner la clinique ? La section suivante aborde la sécurité des données de santé, car l’ouverture sans garde-fous transforme l’interopérabilité en surface d’attaque.
Sécurité des données de santé : protéger les données patients sans casser les usages
La sécurité des données de santé ne se limite pas au chiffrement. Elle concerne aussi les identités, les privilèges, les postes, les accès distants, et la capacité à détecter un comportement anormal. À Saint-Roch, le point de départ a été un audit simple : combien de comptes partagés existent encore ? La réponse a été gênante, donc utile. En effet, un compte générique efface la responsabilité, alors que la traçabilité est un pilier de la confiance.
Ensuite, l’hôpital a segmenté le réseau. Les équipements biomédicaux, parfois difficiles à patcher, ont été isolés. De plus, le Wi‑Fi invité a été séparé des flux cliniques. Ce choix ne fait pas rêver, pourtant il réduit fortement le risque. Par ailleurs, la messagerie a été durcie, car l’hameçonnage reste une porte d’entrée majeure. Enfin, un plan de sauvegarde immuable a été testé en condition réelle, car une sauvegarde non testée n’est qu’une hypothèse.
IAM, MFA et moindre privilège : la base qui résiste aux incidents
Une gestion des identités cohérente accélère aussi le travail. Ainsi, un interne en rotation doit accéder rapidement aux bons modules, sans bricolage. Pour cela, Saint-Roch a déployé un IAM avec rôles métiers : urgentiste, infirmier de bloc, secrétaire, biologiste. Ensuite, un MFA a été appliqué aux accès distants et aux opérations sensibles. Certes, la seconde étape ajoute une friction, mais elle évite la catastrophe d’un mot de passe réutilisé.
Le principe du moindre privilège a aussi été appliqué aux comptes techniques. En conséquence, un connecteur ne peut plus interroger tout le dossier médical électronique. Il ne lit que ce dont il a besoin, sur un périmètre défini. De plus, des journaux centralisés alimentent un SOC, même léger, afin d’alerter sur les anomalies. L’insight final est net : la sécurité ne ralentit pas l’hôpital quand elle est conçue comme une ergonomie de la confiance.
Dossier médical électronique et télésanté : intégrer le parcours plutôt que multiplier les outils
La télésanté a explosé avec les usages, puis elle s’est professionnalisée. Néanmoins, une consultation vidéo isolée ne suffit pas. Pour améliorer les soins, elle doit s’inscrire dans le dossier médical électronique, avec le bon contexte et les bons documents. À Saint-Roch, la première version reposait sur un outil SaaS, pratique mais déconnecté. Résultat : compte rendu envoyé par e-mail interne, puis ajouté manuellement. Ce fonctionnement a vite montré ses limites, car la perte de temps était systématique.
La version suivante a adopté une approche “workflow”. D’abord, le rendez-vous est créé dans le SIH, puis la plateforme de télésanté reçoit un lien sécurisé. Ensuite, le praticien récupère la synthèse patient, y compris les dernières biologies, si le patient a consenti. Enfin, le compte rendu revient sous forme structurée et se classe automatiquement dans le dossier. Ce circuit réduit les oublis, tout en améliorant la qualité. Par ailleurs, la facturation suit le même fil, ce qui évite des corrections tardives.
Exemples concrets : suivi post-opératoire, insuffisance cardiaque, psychiatrie
En chirurgie, un suivi post-opératoire en vidéo évite un déplacement inutile. Cependant, il n’a de valeur que si les photos de cicatrice, les consignes, et l’ordonnance sont accessibles au bon endroit. Ainsi, l’EHR centralise les pièces, tandis qu’un module patient permet le dépôt sécurisé. En cardiologie, le télésuivi peut remonter du poids, des symptômes et la tension. Pourtant, sans règles, cela noie le clinicien. Saint-Roch a donc défini des seuils, puis des alertes graduées, ce qui transforme des signaux en décisions.
En psychiatrie, la continuité est souvent le vrai défi. Par conséquent, l’interopérabilité des systèmes avec les acteurs de ville devient clé, y compris pour partager un plan de crise. De plus, le consentement doit être géré finement, car tout ne se partage pas. Le point à retenir : la télésanté ne remplace pas le soin, elle l’étend, à condition d’être intégrée au SIH comme une brique à part entière.
Quand les parcours deviennent fluides, une nouvelle opportunité apparaît : exploiter les traces et les mesures pour piloter. La section suivante traite l’analyse des données de santé, car un HIS optimisé produit enfin des données exploitables.
Analyse des données de santé : transformer le SIH en moteur d’amélioration des soins
L’analyse des données de santé n’a pas vocation à “surveiller” les soignants. Au contraire, elle vise à comprendre les parcours, à réduire les variations injustifiées, et à anticiper les tensions. À Saint-Roch, le premier cas d’usage a été pragmatique : prévoir l’affluence aux urgences et l’occupation des lits. Ensuite, l’hôpital a ajouté des indicateurs de qualité, par exemple les délais d’administration d’antibiotiques en sepsis. Cette démarche a changé les discussions, car elle a apporté des faits.
Pour éviter les tableaux de bord décoratifs, la gouvernance a été cadrée. D’abord, une définition unique des indicateurs a été adoptée. Ensuite, les sources ont été documentées, afin d’éviter les écarts entre services. Enfin, des revues mensuelles ont relié chiffres et actions. Ainsi, une hausse de réadmissions n’est plus un “ressenti”, mais un signal à investiguer. De plus, la transparence aide à obtenir l’adhésion, car chacun voit les règles du jeu.
Tableau comparatif : options techniques pour un entrepôt de données hospitalier
Un hôpital peut choisir plusieurs architectures pour exploiter les données patients sans déstabiliser la production. Cependant, le choix doit tenir compte des compétences internes et des contraintes de souveraineté. Le tableau suivant compare des approches courantes, avec leurs points forts et limites.
| Approche | Atouts pour la gestion des informations de santé | Limites à anticiper | Cas d’usage typiques |
|---|---|---|---|
| Entrepôt on-prem | Contrôle, latence faible, intégration SIH directe | Coût matériel, mises à jour, capacité à scaler | Indicateurs qualité, pilotage lits, finances |
| Cloud privé / hébergeur santé | Elasticité, services managés, PRA facilité | Gouvernance et coûts variables, dépendance fournisseur | IA clinique, recherche, rapprochement multi-sites |
| Lakehouse | Flexibilité données structurées et documents, coûts optimisés | Exige une discipline data, risque de “lac marécageux” | NLP sur comptes rendus, cohortes, études |
| Fédération / virtualisation | Moins de copies, déploiement rapide | Performance variable, complexité des droits | Exploration ad-hoc, requêtes transverses |
Liste d’actions : rendre la donnée exploitable sans dégrader la clinique
Une optimisation HIS orientée données échoue souvent par excès d’ambition. À l’inverse, une feuille de route courte, mais tenace, produit des résultats. Voici des actions qui ont fait leurs preuves à Saint-Roch, car elles lient technique, métiers, et conformité.
- Normaliser les référentiels clés (unités, services, praticiens, actes) avant d’industrialiser les tableaux de bord.
- Tracer la provenance des champs critiques, afin de justifier un indicateur lors d’un audit qualité.
- Définir des règles de qualité (valeurs manquantes, doublons) et des seuils d’alerte compréhensibles.
- Limiter l’accès aux datasets sensibles via rôles, tout en gardant un chemin simple pour la recherche autorisée.
- Fermer la boucle avec des actions concrètes, sinon l’analytique devient un reporting sans impact.
Quand l’analyse s’ancre dans des décisions, l’hôpital gagne une capacité rare : apprendre de son propre fonctionnement. Cet apprentissage, plus que la technologie, devient le levier le plus durable d’amélioration des soins.
Quels bénéfices concrets apporte l’optimisation HIS au quotidien ?
Elle réduit les ressaisies, accélère l’accès aux informations pertinentes et améliore la coordination entre services. Par conséquent, les décisions cliniques s’appuient sur des données plus complètes, ce qui soutient l’amélioration des soins.
Comment éviter que l’interopérabilité des systèmes devienne un projet interminable ?
Il faut prioriser des scénarios à forte valeur (allergies, traitements, résultats, comptes rendus) puis formaliser des contrats de données. Ensuite, des tests d’intégration automatisés sécurisent les mises à jour et évitent les régressions.
Quelles mesures sont incontournables pour la sécurité des données de santé ?
La base combine IAM avec rôles, MFA pour les accès sensibles, segmentation réseau, sauvegardes immuables testées et journalisation centralisée. Ainsi, les incidents sont contenus plus vite, tout en protégeant les données patients.
Comment intégrer efficacement la télésanté au dossier médical électronique ?
La télésanté doit s’insérer dans le workflow du SIH : rendez-vous, contexte clinique, consentement, puis retour automatique d’un compte rendu structuré dans le dossier médical électronique. De cette façon, l’outil ne crée pas de double circuit.
L’analyse des données de santé peut-elle aider sans complexifier le SIH ?
Oui, si la gouvernance est stricte et les cas d’usage limités au départ. En standardisant les référentiels et en définissant des indicateurs uniques, l’analytique devient un moteur de pilotage, plutôt qu’une surcharge.





